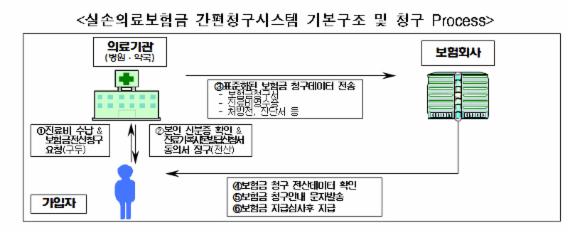
앞으로는 의료기관에 전화 한 통화로 실손의료비를 간편하게 청구할 수 있게 된다. 현재는 보험 가입자가 병원비를 지불하고 진료기록 및 영수증을 팩스, 우편, 방문을 통해 보험사에 직접 청구해야 했다. 또 실제 치료비만 보상하는 실손보험의 경우 중복가입 효과가 없는 만큼 보험사의 안내 의무가 강화되고 이를 소홀히 할 경우 처벌 받게 된다.
금융감독원은 국민체감 20대 금융관행 개혁 과제의 하나로 '실손의료보험 가입자 권익제고 방안'을 발표하고, 올 하반기부터 순차적으로 추진한다고 24일 밝혔다.
먼저 금감원은 실손의료비를 간편하게 청구할 수 있는 '간편청구시스템'을 구축한다. 일부 실손 가입자의 경우 청구금액이 소액일 경우 각종 서류 준비 부담으로 보험금 청구를 포기하는 경우가 다수 존재했기 때문이다.
이에 따라 앞으로는 가입자가 병원에 전화 등을 통해 보험사에 진료기록과, 병원비 등 정보제공에 동의하면 보험사의 심사 후 보험금 지급이 이뤄진다.
단 현행 '의료법 제21조'에 의료기관의 제3자에 대한 진료기록사본제공은 금지돼 있어, 금감원은 향후 보건복지부와 금융위원회 등 관계기관과 협조를 통해 법령 개정 및 중·장기적으로 추진할 방침이다.
실손의료보험 가입자의 의료비 부담도 완화될 전망이다. 기존에는 퇴원 시 처방받은 약제비의 경우 보험사에 따라 통원의료비(1회당 최고 30만원 보상)나 입원의료비(최고 5000만원 일시 보상)로 분류 됐다. 앞으로는 약관에 입원의료비로 일괄 분류해 항암치료제 등 고가 약제의 경우 보상 범위가 넓어져 약제 비용이 줄어들 전망이다. 또 뇌손상 등 일부 정신과 질환의 경우 실손의료비 보장 대상에 넣도록 하는 방안도 추진된다.
실손의료보험 중복가입자의 경우 돌려받지 못한 10%의 자기부담금을 돌려 받을 수 있다. 보험사의 경우 의료비의 10%를 공제하고 90%의 보험료만 보상하는데 일부 소비자의 경우 중복 가입으로 손해를 봤기 때문이다. 금감원은 보험사의 자기부담금 환급액을 250~300억원(60~70만건)으로 추정하고 있다.
보험사가 약관에 명시하지 않고 자기부담금을 제공하지 않은 경우 가입자를 찾아 미지급금을 돌려 줘야한다. 단 앞으로는 건강보험 재정 건정성 유지를 위한 자기부담금 공제제도의 취지를 고려해 중복가입자에 대해서도 자기부담금을 공제하고 보험금을 지급하도록 약관을 변경(금년중 표준약관 개정 추진)한다.
보험사가 실손의료보험 판매 시 가입자의 중복계약 여부를 확인하지 않거나, 의료비 초과 보상 등에 대한 안내 의무를 소홀히 할 경우 과태료가 부과 된다. 금감원은 보험업법에 제재근거를 마련하기 위해 금융위에 건의한 상태다.
올 연말까지 실손의료보험금 지급내역과 관련한 필수 안내사항을 마련한다. 기존에 회사별로 개별 제공하던 방식에서 보험금 청구내역·진행현황·지급현황·중복가입에 따른 보험사별 비례분담액 등 필수 정보를 포함해야 한다.
또 실손의료보험에 사용되는 각종 전문용어를 쉽게 풀어쓰고, 중복가입 방지를 위한 보험증권 표준안도 마련된다.
더불어 내년 말까지 생명·손해보험협회에 가입자가 보험금 지급내역을 살펴볼 수 있는 '실손의료보험금 지급내역 조회서비스'를 구축한다.
서태종 금융감독원 수석부원장은 "3000만명 이상의 국민이 가입해 제2의 국민건강보험으로 불리는 실손의료보험에 대해 가입자의 편익과 권익을 강화했다"며 "가입자의 의료비 부담 경감 및 중복가입에 따른 손실과 피해를 예방할 수 있을 것"이라고 말했다.
hwlee@fnnews.com 이환주 기자
※ 저작권자 ⓒ 파이낸셜뉴스, 무단전재-재배포 금지